ESDとは?
ESDとは「Endoscopic Submucosal Dissection」の頭文字をそれぞれ取ったもので、「内視鏡的粘膜下層剥離術」を指します。
食道や胃、大腸の壁は粘膜層と粘膜下層、筋層の三層で構成されていて、最も内側にある粘膜層から「がん」はできます。ESDは、早期のがんの病変に対して内視鏡を用いて治療できる方法です。ESDでは、内視鏡で直接消化管の内腔から病変(がん)を胃スコープまたは大腸スコープで電気メスを使用して、粘膜下層から根こそぎ剥がして切り取ることが可能です。
2006年から胃がん治療を対象としたESDが、2008年には食道がん治療を対象としたESDが、2011年からは大腸がん治療を対象としたESDが保険適応となりました。その結果、ESDは現在、多くの医療機関で使われる治療法として普及されています。
ESDが普及される前は、スネアを使って切り取る「EMR(内視鏡的粘膜切開術:endoscopic mucosal resection)」という治療法で行われていました。しかし、EMRでは一度で切り取れる範囲に限界がある(胃がんの場合は通常2cmまで)ため、大きさによってはいくつかに分けて切る必要があります。また、EMRでは、がんの進行度を正確に把握することが難しいため、追加の手術が要るはずの病変部位を見落としてしまったり、がんが残ったりすることで再発する問題がありました。
このEMRの問題を克服した治療法が、ESDです。様々なナイフ(電気メス)で粘膜を薄く剥ぐ技術研究が進んだことで、今まで切除することが難しかった大きさの病変部位(がん)でも、まとめて切り取ることができるようになりました。
ESDの対象について
「リンパ節へ転移する可能性がほとんどなく、かつ腫瘍をひとかたまりで切り取れるサイズ・部位にあること」が対象です。
食道と胃、大腸それぞれ適応となる基準は異なり、下記のように定められています。
食道
絶対適応は「粘膜固有層までにがんの浸潤(周囲の組織や臓器にまでがん細胞が広がること)が留まっているもの」です。
相対適応は「がんの深さが粘膜筋板まで達したもの、粘膜下層200マイクロメートルまでに留まるもの」と定められていますが、これらはリンパ節へ転移する恐れもあります。また、粘膜を切る範囲が3/4以上になる場合は、切った後に食道が狭くなってしまう可能性があるため、その予防と事前の話し合いが重要です。
胃
組織型(分化型・未分化型)や腫瘍のサイズ、深さ、潰瘍を合併しているかどうかによって、適応かどうかをみていきます。
絶対適応病変につきましては、「がんの深さが粘膜層までに留まり、かつ腫瘍が2cm以下で潰瘍を伴わない分化型がん」と決められています。
なお、適応拡大病変につきましては、
- 潰瘍はなく、深さが粘膜層に留まる程度の、2cmを超える分化型がん
- 潰瘍はなく、深さが粘膜層までで2cm以下の未分化がん
- 深さが粘膜層までで、3cm以下の潰瘍がある分化型がん
という三つの状態のものがあります。
絶対適応病変でも適応拡大病変でもない場合は、ESD適応外の病変と判断します。
大腸
「ひとかたまりで切ることができる腺腫もしくは早期がん(深さが粘膜下層1000マイクロメートルまでに留まるがん)で、かつ大きさが2~5cmまでの腫瘍」とされています。
治療前から正確にがんの深さを調べることはできません(超音波内視鏡での補助診断はあります)。最終的には切った後の病理組織の診断結果を見てから、ESDの適応であったか否かを判断します。
そのため、治療前に「適応」と判断された方でも、治療後に「適応外」と判断されることはあります。その際は、追加で外科手術(腸管切除+リンパ節郭清)を受けていただくことがあります。
追加で外科手術が必要と判断された場合には、患者様の年齢や既往歴、全身麻酔が可能かどうか、希望される治療法などを総合的に判断して、追加の外科手術を行うかどうかの判断を行います。
ESDの利点について
侵襲(患者様の身体に対する負担)が非常に少ないというメリットがあります。ESDでは外科手術と異なり全身麻酔を必要としません。簡便な静脈麻酔で眠った状態で、ご自身の呼吸で治療を行います。また、外科手術の場合には腸管臓器の他に周囲のリンパ節も一緒に切除を行う必要もあります。早期がんの場合においては、リンパ節へ転移する可能性がほとんどないため、ESDで局所のみを切り取って、腸管臓器を残すことが可能です。
関連施設でのESD治療
当クリニックで診断された早期がん(食道がん・胃がん・大腸がん)に関しましては、入院設備のある当クリニック関連施設にて治療を行っております。おおよその入院期間に関しましては、下記のようになっております。
食道がん:1週間程度
胃がん :3~5日程度
大腸がん:2~5日程度
*病変の大きさや部位によっては入院の日数が前後いたします。入院期間に関しましては、担当の専門医からご案内いたします。
~大腸ESDのメリット~
内視鏡的粘膜下層剥離術(ESD;endoscopic submucosal dissection)は、腫瘍径に関わらず腫瘍の一括切除が可能であり、従来の内視鏡治療では切除困難であった腫瘍に対しても内視鏡での低侵襲な治療が可能となってきました。特に腫瘍径が2㎝以上のLST病変に対して広く適応されています(図1)。




図1: 直腸LST病変
当科では、安定した大腸ESD治療を患者さんに提供するためいくつかの工夫をしています。
水浸下での大腸内視鏡的粘膜下層剥離術(WP-ESD法)
安全に治療を行うために工夫として、当グループでは、WP-ESD法(Water-pocket endoscopic submucosal dissection 法)という方法で治療を行っています。
WP-ESD法とは、当グループが考案したESDの治療法です。(図3です。)
WP-ESD法は、病変部の粘膜下層に電気メスでポケットを作成して治療を行う方法です。作成したポケット内にスコープ先端部を侵入させて、水(生理食塩水)で満たした状態で電気メスを用いて病変を切除する治療法です。WP-ESD法では、以下のようなメリットがあると考えられています。
・切除部位が明瞭に見えることで合併症を軽減することができる
・電気メスによる熱がこもらないため穿孔を予防する
・治療時間を短縮することができる
<WP-ESD法のシェーマ>
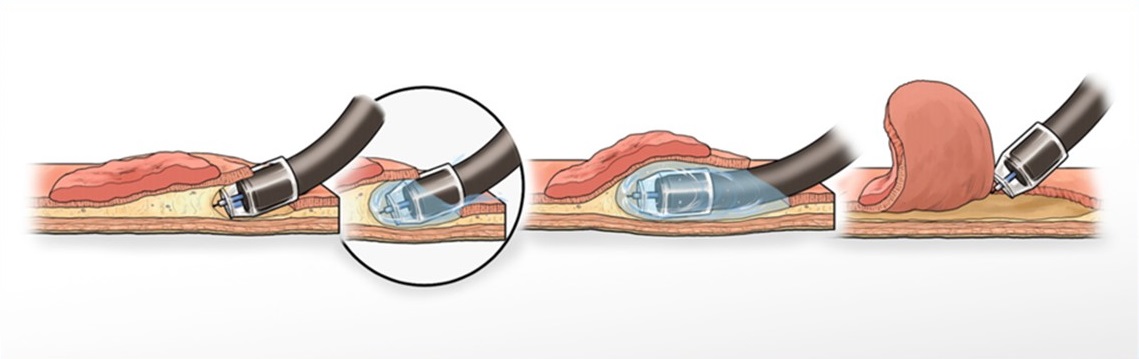
図3-1: WP-ESD法

図3-2: WP-ESD法

図3-3: 通常のESD
ESD術後合併症に対する当グループの対策
当グループでは、大腸ESD術後合併症の予防目的にクリップを用いた閉鎖術を行っています。
大腸ESD後には、遅発性穿孔という合併症が起こることがあります。通常、大腸ESD後に切除された部位は、切除後潰瘍底といって粘膜を剥いだ状態となります。粘膜が剥がれた部位には、糞便や便汁が直接その部位に曝されていまいます。糞便や便汁に存在する細菌や化学物質が切除された部位に影響を与えることで、発熱・痛み・穿孔の原因となってしまうことがあります。
当グループで行った研究では、大腸ESD後の術後潰瘍底に対してクリップ閉鎖を行うことで遅発性穿孔を有意に予防することができることが判明しました。このクリップ閉鎖術は、入院期間の短縮にも貢献することと考えられているため当グループでは治療の一環として行うにしております。

切除後潰瘍底

クリッピング

縫縮途中

縫縮終了
図4: 大腸ESD後クリップ閉鎖術
<参考文献>
・Harada H, Murakami D, Suehiro S, et al. Water-pocket endoscopic submucosal dissection for superficial gastric neoplasms. Gastrointest. Endosc. 2018; 88: 253-60.
・Harada H, Nakahara R, Murakami D, et al. Saline-pocket endoscopic submucosal dissection for superficial colorectal neoplasms: a randomized controlled trial (with video). Gastrointest Endosc. 2019; 90: 278-87.
・Harada H, Suehiro S, Murakami D, et al. Clinical impact of prophylactic clip closure of mucosal defects for adverse events after colorectal endoscopic submucosal dissection. Endosc Int Open. 2017; 05: E1165-71.
治療担当医師紹介
医師・理事 岩城 智之
Tomoyuki Iwaki

| 卒大/卒年 | 防衛医科大学 平成22年卒 |
|---|---|
| 職歴 | 前新東京病院 消化器内科・副医長 |
| 専門領域 | 内視鏡検査・内視鏡治療 |
認定・資格
- 日本消化器内視鏡学会 専門医
- 日本消化器病学会 専門医
- 日本内科学会 認定医
所属学会役員等
- 日本消化器内視鏡学会
- 日本消化器病学会
- 日本内科学会
※治療に関するお問い合わせは、直接担当医外来にてご相談ください。



